Asperger, PDD-NOS i ASD – jak dziś rozumieć dawne rozpoznania?
Jeszcze kilkanaście lat temu w dokumentacji medycznej można było znaleźć różne rozpoznania: „zespół Aspergera”, „autyzm dziecięcy”, „całościowe zaburzenie rozwoju – nieokreślone inaczej (PDD-NOS, Pervasive Developmental Disorder – Not Otherwise Specified)”.
Dziś zdecydowana większość takich profili trafiłaby pod jedno rozpoznanie: Autism Spectrum Disorder (ASD, zaburzenie ze spektrum autyzmu / spektrum autyzmu).
Spis treści
- Co się zmieniło w nazewnictwie
- O czym w ogóle mówimy? PDD, PDD-NOS i ASD
- Co oznaczają skróty: NICE, CDC i NIMH-ASD
- Rdzeń rozpoznania – co musi wystąpić
- ICD-11 – jak dziś opisujemy ASD
- DSM-5 i DSM-5-TR – jak opisujemy ASD
- Co z zespołem Aspergera i PDD-NOS
- Najważniejsze różnice praktyczne dla pacjenta i rodzica
- Jak wygląda dobra diagnostyka osoby dorosłej
- Uwaga językowa
- Jeśli rozważasz diagnozę lub drugą opinię
- Źródła
Co się zmieniło w nazewnictwie
Współcześnie w gabinecie raczej nie usłyszysz zdania „ma Pan/Pani zespół Aspergera”. Zarówno w rozmowie, jak i w dokumentacji używa się głównie określeń typu „zaburzenie ze spektrum autyzmu (ASD)” albo krócej: „spektrum autyzmu”.
Dla wielu dorosłych, którzy mają stare rozpoznanie „w papierach”, bywa to dezorientujące: „czy moja dawna diagnoza wciąż jest ważna?”, „czy teraz ktoś będzie mi to zmieniał?”. Tymczasem to, co obserwujemy, nie jest „modą na ASD”, tylko efektem dużej reformy systemów diagnostycznych.
O czym w ogóle mówimy? PDD, PDD-NOS i ASD
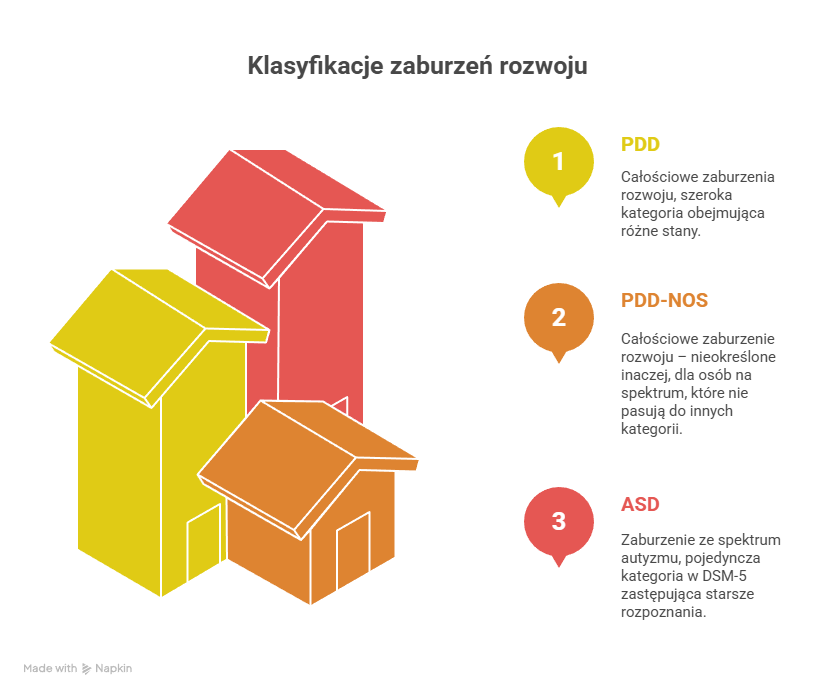
W starszych klasyfikacjach stosowano parasolową nazwę:
- PDD – Pervasive Developmental Disorders, czyli całościowe zaburzenia rozwoju.
To był „duży worek”, w którym mieściły się między innymi:
- autyzm dziecięcy,
- zespół Aspergera,
- dziecięce zaburzenie dezintegracyjne,
- zespół Retta,
- PDD-NOS – Pervasive Developmental Disorder – Not Otherwise Specified, czyli całościowe zaburzenie rozwoju – nieokreślone inaczej, przeznaczone dla osób, które wyraźnie były „na spektrum”, ale nie spełniały idealnie kryteriów żadnej z głównych kategorii.
Od wydania DSM-5 zrezygnowano z tych oddzielnych rozpoznań na rzecz jednej kategorii:
Autism Spectrum Disorder (ASD, zaburzenie ze spektrum autyzmu / spektrum autyzmu).
W ICD-11 mamy bardzo podobne podejście:
6A02 – Autism Spectrum Disorder (ASD, zaburzenie ze spektrum autyzmu).
To oznacza, że wiele dawnych rozpoznań dziś opisuje się po prostu jako ASD, a profil funkcjonowania doprecyzowuje się dodatkowymi opisami, zamiast rozdzielać osoby na kilka starych szufladek.
Co oznaczają skróty: NICE, CDC i NIMH-ASD
W tym temacie często pojawiają się trzy ważne źródła:
- NICE – National Institute for Health and Care Excellence, czyli brytyjski instytut tworzący oficjalne wytyczne kliniczne, na przykład dla dorosłych w spektrum autyzmu,
- CDC – Centers for Disease Control and Prevention, czyli amerykańska instytucja publikująca przystępne materiały edukacyjne o autyzmie dla rodzin i specjalistów,
- NIMH-ASD, czyli sekcja o ASD na stronie National Institute of Mental Health, zbierająca aktualną wiedzę naukową o spektrum autyzmu.
To są dobre punkty odniesienia, jeśli chcesz rozumieć, skąd biorą się obecne nazwy, kryteria i zalecenia.
Rdzeń rozpoznania – co musi wystąpić
Niezależnie od tego, czy mówimy o ICD-11, czy o DSM-5 / DSM-5-TR, trzon diagnozy ASD jest wspólny. Żeby można było rozpoznać zaburzenie ze spektrum autyzmu, potrzebne są:
- trwałe trudności w interakcji i komunikacji społecznej,
- oraz ograniczone, powtarzalne, sztywne lub nieelastyczne wzorce zachowania, zainteresowań lub aktywności.
Różnice między systemami dotyczą głównie techniki opisu, specyfikatorów i sposobu mówienia o nasileniu, a nie samej istoty zaburzenia.

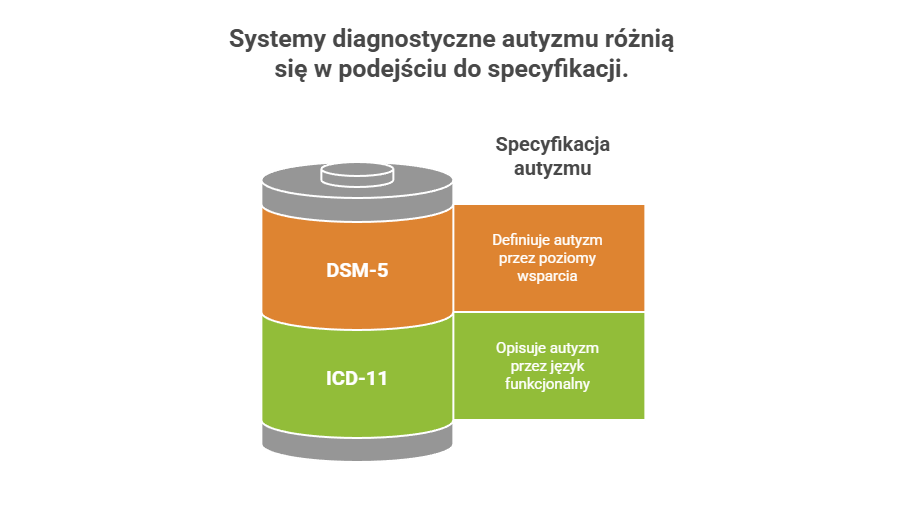
ICD-11 – jak dziś opisujemy ASD
W ICD-11 używamy rozpoznania:
6A02 – Autism Spectrum Disorder (ASD, zaburzenie ze spektrum autyzmu / spektrum autyzmu).
Zamiast kilku odrębnych nazw, jak dawniej w grupie PDD, mamy jedną kategorię, którą doprecyzowujemy za pomocą specyfikatorów, między innymi:
- czy współwystępuje zaburzenie rozwoju intelektualnego,
- jaki jest poziom języka funkcjonalnego, na przykład „z językiem funkcjonalnym” albo „bez języka funkcjonalnego”.
ICD-11 odchodzi od poziomów nasilenia 1–3 znanych z DSM-5 i bardziej skupia się na realnym profilu funkcjonowania, czyli na tym, jak dana osoba komunikuje się, jak funkcjonuje poznawczo i jakiego wsparcia potrzebuje w praktyce.
DSM-5 i DSM-5-TR – jak opisujemy ASD
W DSM-5 i DSM-5-TR również operujemy jedną kategorią:
Autism Spectrum Disorder (ASD, zaburzenie ze spektrum autyzmu).
DSM wprowadza poziomy nasilenia 1–3 w dwóch domenach:
- komunikacja społeczna,
- zachowania ograniczone i powtarzalne.
Poziomy te opisują zakres potrzebnego wsparcia, czyli to, czy osoba wymaga wsparcia, znacznego wsparcia albo bardzo znacznego wsparcia. To nie jest skala „lepszy–gorszy”, tylko próba opisania, jakiego rodzaju pomocy potrzeba w codziennym życiu.
Co z zespołem Aspergera i PDD-NOS
To jedno z najczęstszych pytań dorosłych, którzy przychodzą po diagnozę lub drugą opinię.
- Zespół Aspergera był dawniej osobną diagnozą, zwykle kojarzoną z autyzmem bez opóźnienia rozwoju mowy i bez niepełnosprawności intelektualnej.
- PDD-NOS było kategorią dla osób z obrazem klinicznym wskazującym na spektrum, ale niepasującym idealnie do precyzyjnych definicji innych podtypów.
Obecnie:
- nie używa się już tych nazw jako odrębnych diagnoz w aktualnych klasyfikacjach,
- osoby z dawnym rozpoznaniem „zespół Aspergera” lub „PDD-NOS” są dziś ujmowane w ramach ASD, z opisem profilu funkcjonowania i poziomu potrzebnego wsparcia.
Powód tej zmiany jest dość prosty: badania pokazały, że różne ośrodki bardzo różnie rozcinały ten sam obraz kliniczny na „Aspergera”, „PDD-NOS” i inne podtypy. Uproszczenie do jednej kategorii pomaga w spójności diagnoz i badań naukowych.
Jednocześnie na poziomie tożsamościowym wiele osób nadal czuje więź z etykietą „Asperger”. W praktyce najlepiej umieć to nazwać jasno: w starej klasyfikacji – zespół Aspergera lub PDD-NOS, w nowej – ASD.
Najważniejsze różnice praktyczne dla pacjenta i rodzica
Z perspektywy pacjenta i rodziny można to streścić tak:
- ICD-11 opisuje ASD przede wszystkim przez język funkcjonalny i rozwój intelektualny, zostawiając szerokie pole dla różnych konfiguracji objawów.
- DSM-5 / DSM-5-TR mocniej porządkuje obraz przez poziomy wsparcia 1–3 i dodatkowe specyfikatory.
- W obu systemach inne wyzwania współwystępujące, takie jak ADHD, zaburzenia lękowe, depresja, OCD, zaburzenia snu czy epilepsja, wymagają osobnego rozpoznania i leczenia, a nie „doklejania” ich do ASD.
To ważne, bo dobra diagnoza nie kończy się na słowie „ASD”. Dobra diagnoza pomaga zobaczyć cały profil funkcjonowania i to, co jeszcze wymaga wsparcia.
Jak wygląda dobra diagnostyka osoby dorosłej
Dobra diagnoza dorosłego to nie „test online i szybka pieczątka”, tylko proces kliniczny.
Wytyczne NICE CG142 rekomendują między innymi:
- wywiad rozwojowy, jeśli to możliwe także z osobą, która znała pacjenta w dzieciństwie,
- analizę dokumentów z dzieciństwa, takich jak opinie z poradni, opisy nauczycieli czy wcześniejsze orzeczenia,
- obserwację w sytuacjach społecznych,
- staranne różnicowanie z innymi trudnościami, takimi jak ADHD, zaburzenia lękowe, depresja, OCD, zaburzenia osobowości czy zaburzenia języka,
- zastosowanie narzędzi przesiewowych, na przykład AQ-10,
- oraz narzędzi pogłębionych, takich jak ADI-R, ADOS, RAADS-R czy ASDI.
Kluczowe jest też to, że w rutynowej diagnostyce nie zaleca się badań biologicznych, takich jak „testy z krwi na autyzm”, ponieważ obecnie nie istnieje biomarker, który pozwalałby jednoznacznie rozpoznać ASD.
Uwaga językowa
Określenia typu „wysoko funkcjonujący” i „nisko funkcjonujący” są coraz częściej odradzane zarówno w środowisku klinicznym, jak i w społeczności osób neuroatypowych.
Zamiast tego:
- mówi się o poziomie potrzebnego wsparcia,
- opisuje się konkretny profil mocnych stron i trudności,
- unika się języka sugerującego, że istnieje „lepszy” i „gorszy” rodzaj autyzmu.
Taki sposób mówienia jest spójny z nowoczesnym podejściem klinicznym i po prostu lepiej oddaje rzeczywistość. Osoba może świetnie radzić sobie zawodowo, a jednocześnie potrzebować bardzo konkretnego wsparcia w relacjach, organizacji życia albo regulacji sensorycznej.
Jeśli rozważasz diagnozę lub drugą opinię
Jeśli szukasz diagnozy, drugiej opinii albo psychoedukacji dla siebie jako osoby dorosłej, albo chcesz lepiej zrozumieć profil swojego dziecka bez bezpośredniej pracy z dzieckiem, warto podejść do tego spokojnie i konkretnie.
Na pierwszą wizytę dobrze przygotować:
- krótką oś czasu rozwoju, czyli ważne momenty, wcześniejsze diagnozy, przeprowadzki i kryzysy,
- listę mocnych stron i trudności,
- listę dotychczasowych innych wyzwań współwystępujących i aktualnych leków,
- własne pytania i cele, które chcesz omówić.
To nie musi być perfekcyjnie przygotowane. Chodzi o to, żeby diagnoza albo konsultacja naprawdę pomogła uporządkować obraz, a nie kończyła się tylko nową etykietą.
Źródła
https://www.psychiatry.org/File%20Library/Psychiatrists/Practice/DSM/APA_DSM-5-Autism-Spectrum-Disorder.pdf
https://www.psychiatry.org/getmedia/d48f7fa6-b6c8-4f6c-888b-b0adfeb9f5b6/APA-DSM5TR-AutismSpectrumDisorder.pdf
https://www.psychiatry.org/patients-families/autism/what-is-autism-spectrum-disorder
https://www.findacode.com/icd-11/code-437815624.html
https://www.cdc.gov/autism/about/index.html
https://www.nimh.nih.gov/health/publications/autism-spectrum-disorder
https://pmc.ncbi.nlm.nih.gov/articles/PMC11153155/
https://www.nice.org.uk/guidance/cg142
https://www.nice.org.uk/guidance/cg142/resources/autism-spectrum-disorder-in-adults-diagnosis-and-management-pdf-35109567475909
#spektrumAutyzmu #ASD #ICD11 #DSM5 #DSM5TR #Asperger #neurodiversity #autismAcceptance #psycholog #psychoedukacja
